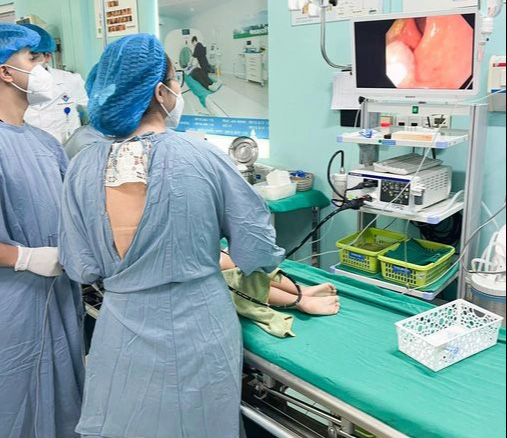
Nội soi cắt polyp cho bé 3 tuổi - Ảnh: BVCC
Ung thư
06/06/2024 12:08

Nội soi cắt polyp cho bé 3 tuổi - Ảnh: BVCC
Ung thư
Polyp gây chảy máu - Ảnh: BVCC
Bố mẹ cần lưu ý một số triệu chứng của bệnh:
- Trẻ có thể đi ngoài phân nhầy máu gặp với tỉ lệ 12,8%. Những trường hợp phân nhầy máu thường gặp ở những bệnh nhân có polyp trực tràng sát hậu môn, nên có thể gây kích thích dễ nhầm với hội chứng lỵ.
- Đôi khi polyp có thể tự đứt có thể gây tình trạng mất máu cấp tính, đe dọa tính mạng của bệnh nhân nếu không điều trị kịp thời.
- Polyp cũng có thể sa lồi ra ngoài khi polyp ở vị trí thấp, gây cảm giác đau rát cho bệnh nhân.
Polyp trẻ em thường đa số là polyp thiếu niên, thường lành tính khu trú chủ yếu ở trực tràng và đại tràng sigma 87,6%. Polyp đại tràng trẻ em thường là loại đơn độc, có cuống và kích thước polyp 0,5-1cm. Tuy nhiên cũng có không ít những trường hợp polyp to 2-3cm hoặc có vài polyp đến hàng trăm polyp ở đại tràng.
Để chẩn đoán và điều trị polyp đại trực tràng cần nội soi đại tràng và cắt polyp trong quá trình soi. Soi đại tràng là một kỹ thuật khó, đòi hỏi phải có kỹ thuật cao, tuy vậy đây là thủ thuật khá an toàn.
Sau nội soi cắt polyp, đa số ổn định và có thể xuất viện sau vài giờ theo dõi. Những trường hợp có nguy cơ chảy máu thì cần theo dõi lâu hơn. Sau cắt, hầu hết các bé hết triệu chứng đi ngoài ra máu.
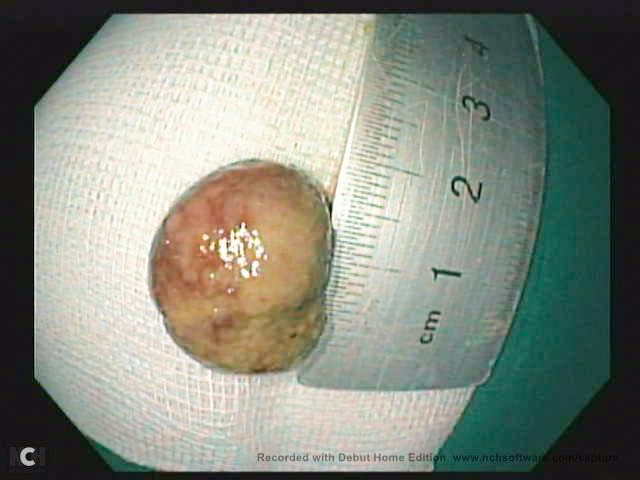
Khối polyp ở bệnh nhi được lấy ra - Ảnh: BVCC
Polyp là tổn thương tiền ung thư
GS.TS Nguyễn Bá Đức, nguyên giám đốc Bệnh viện K, cho biết polyp đại trực tràng là những tổn thương tiền ung thư.
Có nhiều loại polyp: polyp tuyến, polyp tăng sản và polyp loại sản phôi. Polyp tuyến lại được chia thành 3 loại theo đặc tính mô học: polyp ống tuyến thường là những polyp có cuống, vì thế có cấu trúc nhung mao 50% nhung mao; Polyp tuyến ống nhung mao với 25 - 50% cấu trúc nhung mao.
Nguy cơ ung thư hóa của polyp tùy theo kích thước và loại mô học. Loại polyp tăng sản ít ác tính hơn, trong khi polyp nhung mao có nguy cơ ung thư hóa 25 - 40%. Những polyp có kích thước > 2cm, nguy cơ ung thư hóa cao.
Đặc biệt, bệnh đa polyp đại trực tràng gia đình di truyền gene trội nhiễm sắc thể thường, gồm rất nhiều polyp trong lòng đại trực tràng, phần lớn ung thư hóa trước tuổi 40. Vì vậy, người có tiền sử polyp gia đình cần xem xét việc xin ý kiến bác sĩ về tình trạng gene và làm xét nghiệm gene để xác định có mang gene ung thư hay không.
Người mang gene ung thư hoặc không biết mình có mang gene ung thư hay không cần bắt đầu khám sàng lọc bằng nội soi đại tràng sigma 1 năm 1 lần, bắt đầu ở tuổi dậy thì. Khi xét nghiệm sàng lọc phát hiện nhiều polyp thì người bệnh cần bắt đầu lập kế hoạch cắt đại tràng. Đây là cách duy nhất chắc chắn để ngăn chặn ung thư đại trực tràng ở người polyp gia đình.
Phát hiện sớm > 90% sống trên 5 năm
Việc sàng lọc phát hiện sớm ung thư đại trực tràng rất có giá trị trong cứu sống người bệnh. Theo thống kê, tỉ lệ sống trên 5 năm đạt hơn 90% đối với ung thư đại trực tràng được phát hiện ở giai đoạn sớm; chỉ có 10% sống trên 5 năm khi ung bệnh được phát hiện ở giai đoạn muộn. Biểu hiện của ung thư đại tràng phải, đại tràng trái, trực tràng tương đối khác nhau.
Nếu tắc ruột thường biểu hiện triệu chứng lâm sàng và X-quang của tắc ruột non. Ung thư đại tràng trái được tính từ nửa phải đại tràng ngang đến chỗ nối đại tràng sigma - trực tràng. Ung thư thể vòng nhẫn nên ít khi sờ thấy u, nhưng hay gây tắc ruột thấp.
Để phát hiện sớm ung thư đại trực tràng, ở một số nước trên thế giới tiến hành soi máu trong phân định kỳ ở nhóm người có nguy cơ cao. Sau đó tiến hành soi đại tràng sigma hoặc toàn bộ đại tràng.
Tốt nhất 6 tháng khám về tiêu hóa thường quy, cần thăm khám trực tràng, nhất là các đối tượng có nguy cơ cao như có tiền sử gia đình mắc ung thư đại trực tràng hoặc polyp hoặc có tiền sử đại tràng viêm nhiễm. Người bình thường, cần tiến hành xét nghiệm sàng lọc 1 năm 1 lần hoặc 2 năm 1 lần từ 20 - 30 tuổi và 1 năm 1 lần sau tuổi 40.
Ung thư đại trực tràng đứng hàng thứ ba trên thế giới nhưng gây tử vong đứng hàng thứ 2 sau ung thư phổi.
Ở các nước đang phát triển, ung thư đại trực tràng đang dần tăng lên ở mức thường gặp nhất. Bệnh xuất phát từ các tế bào tuyến của niêm mạc ruột già, xâm lấn vào thành ruột lan ra các tổ chức xung quanh. Di căn theo hai đường: đường bạch huyết tới các nhóm hạch, đường máu tới gan, phổi, xương.
 Nhiều thói quen tưởng vô hại dễ dẫn đến nguy cơ sỏi mật, polyp túi mật
Nhiều thói quen tưởng vô hại dễ dẫn đến nguy cơ sỏi mật, polyp túi mật